Rối Loạn Phân Liệt Cảm Xúc: Hiểu Biết Sâu Sắc Về Căn Bệnh Hai Mặt
- 1. Khái niệm và vị trí “lưng chừng” của rối loạn phân liệt cảm xúc
- 2. Triệu chứng: khi hai thế giới va đập trong một cơ thể
- 3. Phân loại theo ICD-10 và DSM-5
- 4. Nguyên nhân: bức tranh đa yếu tố
- 5. Chẩn đoán: vì sao dễ nhầm lẫn?
- 6. Chiến lược điều trị: “kiềng ba chân” thuốc – tâm lý – hỗ trợ xã hội
- 7. Quản lý lâu dài: hành trình marathon chứ không phải cuộc chạy nước rút
- 8. Những hiểu lầm phổ biến
- 9. Sống chung với bệnh: lời khuyên dành cho bệnh nhân và gia đình
- 10. Phân biệt với các rối loạn khác – mấu chốt của điều trị tối ưu
- 11. Tiên lượng và chất lượng cuộc sống
- 12. Những tiến bộ mới
- 13. Vai trò của chuyên ngành giáo dục – kỹ năng sống
- Điểm tựa cho hành trình hồi phục
Khám phá rối loạn phân liệt cảm xúc (Schizoaffective Disorder) - căn bệnh có triệu chứng loạn thần và ảnh hưởng đến khí sắc. Bài viết cung cấp cái nhìn tổng quan về nguyên nhân, triệu chứng, chẩn đoán và chiến lược điều trị hiệu quả, cùng những lời khuyên thực tiễn để hỗ trợ người bệnh.
Rối loạn phân liệt cảm xúc (Schizoaffective Disorder): Giải mã căn bệnh “hai mặt” giữa tâm thần phân liệt và rối loạn khí sắc
Khi nghe tới cụm từ Rối loạn phân liệt cảm xúc (Schizoaffective Disorder), phần lớn mọi người đều cảm thấy mơ hồ: bệnh này rốt cuộc là tâm thần phân liệt hay rối loạn lưỡng cực, hay trầm cảm nặng có ảo giác? Thực tế, đây là một rối loạn mạn tính độc lập, mang trong mình “hai khuôn mặt” – vừa có các triệu chứng loạn thần giống tâm thần phân liệt, vừa chứa đựng biến động khí sắc mạnh mẽ đặc trưng của các rối loạn cảm xúc. Sự pha trộn phức tạp ấy khiến việc chẩn đoán, điều trị lẫn chăm sóc lâu dài trở thành thách thức lớn cho cả chuyên gia sức khỏe tâm thần lẫn gia đình người bệnh. Bài viết dưới đây sẽ giúp bạn hiểu rõ bản chất, nguyên nhân, triệu chứng, cách chẩn đoán và chiến lược điều trị, đồng thời cung cấp những lời khuyên thực tế để đồng hành cùng người mắc bệnh.
1. Khái niệm và vị trí “lưng chừng” của rối loạn phân liệt cảm xúc
Rối loạn phân liệt cảm xúc (Schizoaffective Disorder) được Tổ chức Y tế Thế giới (WHO) và Hiệp hội Tâm thần Hoa Kỳ mô tả như một thể bệnh có tính lai ghép: người bệnh trải qua các giai đoạn loạn thần (ảo giác, hoang tưởng, tư duy rối loạn) đồng thời hoặc xen kẽ với các pha rối loạn khí sắc (trầm cảm, hưng cảm hoặc hỗn hợp). Bệnh thường khởi phát ở tuổi vị thành niên hoặc đầu tuổi trưởng thành, tỷ lệ hiện mắc ước tính dao động 0,3–0,8% dân số, thấp hơn tâm thần phân liệt nhưng cao hơn một số rối loạn hiếm gặp khác.
>>> Xem thêm: Hiểu Đúng, Hành Động Đúng: Sự Thật Về Rối Loạn Hoang Tưởng
Tại sao lại gọi là “lưng chừng”?
- Quá ít triệu chứng cảm xúc → không đủ tiêu chuẩn chẩn đoán rối loạn khí sắc.
- Quá nhiều cảm xúc biến động → không đủ “thuần” để xếp vào tâm thần phân liệt.
- Vì vậy, giới chuyên môn xác lập một ranh giới mới: rối loạn phân liệt cảm xúc.
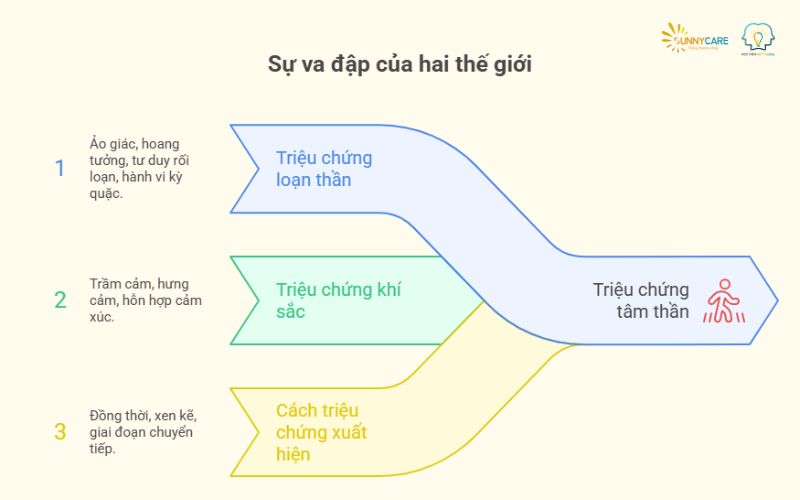
2. Triệu chứng: khi hai thế giới va đập trong một cơ thể
2.1. Nhóm triệu chứng loạn thần
- Ảo giác (phổ biến nhất là ảo thanh): nghe thấy giọng nói chỉ trích, ra lệnh, đàm thoại.
- Hoang tưởng: tin chắc mình bị theo dõi, hãm hại, kiểm soát, hoặc có sứ mệnh đặc biệt.
- Tư duy/lời nói rối loạn: nói lạc đề, câu cú rời rạc, khó theo dòng suy nghĩ.
- Hành vi kỳ quặc: mặc đồ trái mùa, thu mình cực độ hoặc kích động vô cớ.
2.2. Nhóm triệu chứng khí sắc
- Trầm cảm: buồn bã, mất hứng thú, cảm giác vô giá trị, chậm chạp, có ý nghĩ tự sát.
- Hưng cảm: vui quá mức, tăng động, nói không ngừng, ít ngủ, tiêu xài bốc đồng.
- Hỗn hợp: vừa kích động vừa buồn bã, suy nghĩ phóng túng và tuyệt vọng đan xen.
2.3. Cách triệu chứng xuất hiện
- Đồng thời: ảo giác và cơn hưng cảm bùng nổ trong cùng thời điểm.
- Xen kẽ: sau nhiều tuần ảo giác mới thuyên giảm, cơn trầm cảm nặng kéo tới.
- Giai đoạn “chuyển tiếp“: đôi khi loạn thần tồn tại ít nhất 2 tuần mà không có rối loạn khí sắc – tiêu chí chẩn đoán quan trọng để phân biệt với rối loạn khí sắc có triệu chứng loạn thần.
hình: Triệu chứng: khi hai thế giới va đập trong một cơ thể
3. Phân loại theo ICD-10 và DSM-5
ICD-10:
- F25.0 – Thể hưng cảm
- F25.1 – Thể trầm cảm
- F25.2 – Thể hỗn hợp
DSM-5 bổ sung chi tiết hơn:
- Bipolar type (hưng cảm/pha hỗn hợp)
- Depressive type (chỉ có trầm cảm)
- Kèm hoặc không kèm catatonia (gây đơ cứng, cử động lạ)
Phân loại không chỉ mang ý nghĩa khoa học mà còn quyết định chiến lược điều trị: thể hưng cảm cần ưu tiên thuốc ổn định khí sắc; thể trầm cảm cần thêm thuốc chống trầm cảm dưới sự kiểm soát chặt chẽ để tránh “đổi pha” sang hưng cảm.
4. Nguyên nhân: bức tranh đa yếu tố
Cho đến nay, chưa có một “thủ phạm” duy nhất nào được xác nhận. Nghiên cứu cho thấy sự tương tác phức tạp giữa:
- Di truyền: nguy cơ tăng gấp 3–12 lần nếu người thân cấp I mắc tâm thần phân liệt, rối loạn lưỡng cực hoặc rối loạn phân liệt cảm xúc.
- Sinh học thần kinh: mất cân bằng dopamine, serotonin, glutamate; bất thường trong mạch thần kinh vỏ não–thể vân–hệ viền.
- Môi trường: chấn thương thời thơ ấu, lạm dụng chất, stress kéo dài, biến cố sống lớn (thiên tai, mất người thân…).
- Các yếu tố khác: biến đổi nội tiết, viêm thần kinh nhẹ, biến chứng thai sản, thiếu oxy khi sinh.
Hiểu được yếu tố nguy cơ giúp bác sĩ tiên lượng, tư vấn phòng ngừa tái phát và thiết kế biện pháp can thiệp sớm, nhất là ở thanh thiếu niên có tiền sử gia đình nặng nề.
>>> Xem thêm: Hội Chứng Căng Thẳng: Nhận Diện, Điều Trị và Phòng Ngừa Để Bảo Vệ Sức Khỏe Tinh Thần
5. Chẩn đoán: vì sao dễ nhầm lẫn?
5.1. Tiêu chí cốt lõi
- Tồn tại triệu chứng loạn thần đặc trưng ≥2 trong số 4 nhóm chính (ảo giác, hoang tưởng, lời nói/hành vi rối loạn, triệu chứng âm tính) kéo dài ít nhất 1 tháng.
- Đồng thời hoặc kế tiếp đó, xuất hiện giai đoạn rối loạn khí sắc thỏa mãn tiêu chuẩn hưng cảm/trầm cảm nặng.
- Giai đoạn loạn thần “đơn thuần” không kèm rối loạn khí sắc phải kéo dài tối thiểu 2 tuần.
- Loại trừ: rối loạn dùng chất, bệnh nội thần kinh, trầm cảm/bipolar có loạn thần.
>>> Xem thêm: Rối loạn lưỡng cực: Tìm hiểu nguyên nhân, triệu chứng và giải pháp hiệu quả
5.2. Quy trình chẩn đoán
- Phỏng vấn lâm sàng tỉ mỉ: ghi nhận tiến trình khởi bệnh, diễn biến triệu chứng.
- Thang đánh giá: PANSS đo mức độ loạn thần, HAM-D cho trầm cảm, YMRS cho hưng cảm.
- Xét nghiệm loại trừ: ma túy, rượu, nhiễm trùng thần kinh, rối loạn chuyển hóa.
- Chụp cộng hưởng từ (MRI) nếu nghi tổn thương cấu trúc.
- Tham vấn gia đình: đối chiếu thời gian xuất hiện triệu chứng qua lời kể người thân.
Chẩn đoán sớm và chính xác là chìa khóa; bởi dùng sai thuốc (ví dụ chỉ kê chống trầm cảm nhưng bỏ qua chống loạn thần) có thể làm bệnh trở nặng hoặc kéo dài.
6. Chiến lược điều trị: “kiềng ba chân” thuốc – tâm lý – hỗ trợ xã hội
6.1. Dược lý
- Thuốc chống loạn thần thế hệ mới (risperidone, olanzapine, quetiapine, paliperidone) giúp giảm ảo giác, hoang tưởng.
- Thuốc ổn định khí sắc (lithium, valproate, lamotrigine) kiểm soát hưng cảm, dao động cảm xúc.
- Thuốc chống trầm cảm (SSRIs, SNRIs) được dùng cẩn trọng, thường kết hợp song song thuốc chống loạn thần để tránh kích hoạt hưng cảm.
- Trong tình huống kháng trị, liệu pháp ECT (điện co giật) hoặc clozapine là lựa chọn cứu cánh.
Nguyên tắc: “điều trị phối hợp, theo dõi sát”. Bác sĩ sẽ hiệu chỉnh liều dựa trên đáp ứng và tác dụng phụ (tăng cân, hội chứng ngoại tháp, rối loạn chuyển hóa).
6.2. Tâm lý trị liệu
- Liệu pháp nhận thức – hành vi (CBT): giúp bệnh nhân nhận diện méo mó nhận thức, cải thiện kỹ năng giải quyết vấn đề, đối phó stress.
- Liệu pháp gia đình: giảm xung đột, nâng cao hiểu biết, xây dựng môi trường hỗ trợ.
- Đào tạo kỹ năng xã hội và nghề nghiệp: củng cố khả năng làm việc, hòa nhập cộng đồng.
6.3. Hỗ trợ xã hội và lối sống
- Chương trình quản lý ca (case management): nhân viên xã hội theo sát, kết nối dịch vụ y tế–việc làm–nhà ở.
- Nhóm hỗ trợ đồng đẳng (peer group) giúp chia sẻ kinh nghiệm sống chung với bệnh.
- Thói quen lành mạnh: ngủ đủ, dinh dưỡng cân bằng, luyện tập thể chất, tránh rượu và chất kích thích.
7. Quản lý lâu dài: hành trình marathon chứ không phải cuộc chạy nước rút
- Tuân thủ thuốc: nhắc nhở bằng ứng dụng điện thoại, lịch treo tường, trợ giúp của gia đình.
- Theo dõi tái phát: nếu xuất hiện dấu hiệu sớm (mất ngủ, hay nghi ngờ, nói nhanh), cần khám ngay.
- Dự phòng thứ cấp: tiêm antipsychotic tác dụng dài cho người hay quên thuốc uống.
- Tái hòa nhập: đánh giá khả năng học tập/làm việc, điều chỉnh khối lượng công việc phù hợp.
- Kế hoạch khủng hoảng: lập danh sách số điện thoại bác sĩ, bệnh viện, người hỗ trợ khi khởi phát cơn cấp.
8. Những hiểu lầm phổ biến
- “Bệnh nhân lúc vui lúc buồn là ‘giả vờ’.” – Sai. Biến thiên khí sắc là biểu hiện sinh học.
- “Không còn ảo giác nghĩa là khỏi hẳn, có thể ngừng thuốc.” – Sai. Bệnh mạn tính, cần duy trì liều phòng ngừa tối thiểu.
- “Rối loạn phân liệt cảm xúc đồng nghĩa với bạo lực.” – Sai. Phần lớn bệnh nhân không bạo lực, chỉ có thể nguy hiểm khi uống rượu, dùng ma túy hoặc không điều trị.
9. Sống chung với bệnh: lời khuyên dành cho bệnh nhân và gia đình
- Học về bệnh: càng hiểu sâu, càng bớt sợ hãi, chủ động tuân trị.
- Xây dựng lịch sinh hoạt cố định: giờ ngủ – thức, bữa ăn, bài tập đều đặn giúp ổn định đồng hồ sinh học.
- Thiết lập mục tiêu nhỏ: từ chăm sóc bản thân, dọn dẹp phòng, tới quay lại trường lớp, nơi làm việc bán thời gian.
- Thực hành thư giãn: thiền chánh niệm, hít thở sâu, yoga nhẹ nhàng.
- Ghi nhật ký tâm trạng: theo dõi biến đổi cảm xúc, nhận diện dấu hiệu cảnh báo sớm.
- Gia đình kiên nhẫn và đồng cảm: tránh la mắng, chỉ trích; khuyến khích tham khám định kỳ, khen thưởng khi tuân thủ thuốc.
>>> Xem thêm: Dạy Con Kiên Trì Và Tự Tin: Bí Quyết Khen Ngợi Hiệu Quả
10. Phân biệt với các rối loạn khác – mấu chốt của điều trị tối ưu
- Tâm thần phân liệt: hiếm hoặc không có pha trầm cảm/hưng cảm rõ rệt.
- Rối loạn lưỡng cực có loạn thần: ảo giác/hoang tưởng chỉ xuất hiện trong giai đoạn khí sắc thay đổi, không có “khoảng trống” loạn thần ≥2 tuần.
- Trầm cảm nặng có đặc điểm loạn thần: không có hưng cảm; sau hết trầm cảm, loạn thần biến mất hoàn toàn.
Bác sĩ cần phác đồ dùng thuốc khác nhau cho từng chẩn đoán, nên việc phân biệt càng sớm càng giảm gánh nặng bệnh và chi phí y tế.
11. Tiên lượng và chất lượng cuộc sống
- 25–30% bệnh nhân đạt thuyên giảm tốt với điều trị toàn diện, đi làm hoặc học tập bình thường.
- 40–50% duy trì mức độ ổn định tương đối, cần hỗ trợ nhẹ.
- 20–25% tái phát thường xuyên, giảm chức năng xã hội rõ rệt, đòi hỏi chăm sóc chuyên sâu.
Yếu tố tiên lượng tốt: chẩn đoán sớm, tuân thủ thuốc, gia đình hỗ trợ, ít lạm dụng chất gây nghiện, trình độ học vấn cao.
12. Những tiến bộ mới
- Thuốc thế hệ ba (cariprazine, lumateperone) ít tác dụng phụ chuyển hóa.
- Liệu pháp kích thích não sâu (DBS), kích thích sọ não xuyên sọ (TMS) đang được nghiên cứu cho ca kháng trị.
- Ứng dụng trí tuệ nhân tạo ghi nhận giọng nói, giúp phát hiện bất thường sớm ở bệnh nhân có nguy cơ tái phát.
13. Vai trò của chuyên ngành giáo dục – kỹ năng sống
Nhiều nghiên cứu chỉ ra rằng, kết hợp chương trình kỹ năng xã hội – cảm xúc vào phác đồ điều trị giúp:
- Giảm tái phát 25–40% trong 2 năm đầu.
- Tăng khả năng tự lập, giữ việc làm dài hạn.
- Nâng cao tự trọng, giảm kỳ thị bản thân.
Gia đình có con vị thành niên hoặc thanh niên mắc rối loạn phân liệt cảm xúc càng cần môi trường đào tạo bài bản để bù đắp khiếm khuyết trong phát triển kỹ năng sống, đảm bảo đường dài vững vàng.
Điểm tựa cho hành trình hồi phục
Rối loạn phân liệt cảm xúc không phải bản án chung thân nếu chúng ta hiểu đúng, hành động sớm và kiên trì đồng hành. Một phác đồ cá nhân hóa gồm thuốc, trị liệu tâm lý, huấn luyện kỹ năng và hỗ trợ cộng đồng có thể biến những day dứt “hai mặt” thành quỹ đạo ổn định, trao cho người bệnh cơ hội học tập, làm việc, yêu thương như bất kỳ ai. Điều quan trọng là đừng bỏ cuộc khi cơn bão đang lớn nhất, bởi sau điều trị phù hợp, bầu trời sức khỏe tinh thần hoàn toàn có thể trong trẻo trở lại.
Nếu bạn muốn con phát triển toàn diện, có sức khỏe tinh thần vững vàng và thành thạo kỹ năng sống, việc tự tìm hiểu là chưa đủ. Bạn cần một chương trình đào tạo bài bản. Các khóa học MELIS chính là giải pháp toàn diện đó. Bấm vào đây để đăng ký ngay và nhận được sự hỗ trợ chuyên sâu, giúp con bạn xây dựng nền tảng tâm lý và kỹ năng vững chắc cho tương lai!









Xem thêm